Virus del papiloma humano
Los virus del papiloma humano (VPH) son un grupo de más de 200 virus relacionados. Más de 40 tipos de VPH pueden transmitirse fácilmente por contacto sexual directo, de la piel y de las membranas mucosas de personas infectadas a la piel y a las membranas mucosas de sus parejas. Pueden transmitirse por contacto sexual vaginal, anal y oral (1). Otros tipos de VPH son responsables de verrugas no genitales, las cuales no se transmiten sexualmente.
Cualquier persona que haya sido activa sexualmente alguna vez (es decir, que se haya ocupado en conductas sexuales de contacto de piel con piel, incluso sexo vaginal, anal u oral) puede contraer el VPH. El VPH se pasa fácilmente entre parejas por contacto sexual. Las infecciones por VPH son más probables en quienes tienen muchas parejas sexuales o tienen contacto sexual con alguien que tiene muchas parejas. Ya que la infección es tan común, la mayoría de la gente contrae infecciones por VPH poco tiempo después de hacerse activa sexualmente la primera vez (13,14). La persona que ha tenido solo una pareja puede infectarse por VPH.
Cómo se puede prevenir la infección por el virus papiloma humano (VPH)?
Hay muchas formas en que una persona puede reducir su probabilidad de contraer el virus del papiloma humano
- Las vacunas pueden proteger a hombres y mujeres contra casi todos los tipos comunes de VPH que pueden causar enfermedad y cáncer.
Estas vacunas se administran en tres inyecciones. Es importante recibir las tres dosis para contar con la mejor protección. Las vacunas son más eficaces cuando se dan a los 11 o 12 años de edad.
- Niñas y mujeres: Existen dos vacunas (Cervarix y Gardasil) para proteger a las mujeres contra los tipos de VPH que causan la mayoría de los cánceres de cuello uterino. Una de estas vacunas (Gardasil), también protege contra la mayoría de las verrugas genitales. Gardasil también ha demostrado proteger contra los cánceres de ano, de vagina y de vulva.
Ambas vacunas están recomendadas para niñas de 11 a 12 años de edad y para niñas y mujeres de 13 a 26 años que no hayan recibido ninguna dosis o que no hayan completado la serie cuando eran más pequeñas.
Las vacunas también se pueden administrar a niñas a partir de los 9 años de edad. Se recomienda que, en lo posible, las tres dosis de la vacuna sean de la misma marca.
- Niñas y mujeres: Existen dos vacunas (Cervarix y Gardasil) para proteger a las mujeres contra los tipos de VPH que causan la mayoría de los cánceres de cuello uterino. Una de estas vacunas (Gardasil), también protege contra la mayoría de las verrugas genitales. Gardasil también ha demostrado proteger contra los cánceres de ano, de vagina y de vulva.
- Niños y hombres: Una de las vacunas disponibles (Gardasil) protege a los varones contra la mayoría de las verrugas genitales y los cánceres de ano. Gardasil se recomienda para niños de 11 y 12 años de edad y para varones de 13 a 26 años que no hayan recibido ninguna dosis o que no hayan completado la serie cuando eran más pequeños.
Los condones también pueden disminuir el riesgo de contraer otras enfermedades relacionadas con el VPH, como las verrugas genitales y el cáncer de cuello uterino. Pero el VPH puede infectar las áreas que no queden cubiertas por el condón, por lo que los condones no protegen completamente contra el VPH.
Una persona puede reducir la probabilidad de contraer el VPH si permanece en una relación con una sola pareja, limita el número de parejas sexuales o escoge una pareja que no ha tenido parejas sexuales o ha tenido muy pocas.
Sin embargo, hasta las personas que han tenido solo una pareja sexual en la vida pueden contraer el VPH. Puede que no sea posible determinar si está infectada actualmente una pareja que ha sido sexualmente activa en el pasado.
Sin embargo, hasta las personas que han tenido solo una pareja sexual en la vida pueden contraer el VPH. Puede que no sea posible determinar si está infectada actualmente una pareja que ha sido sexualmente activa en el pasado.
El VPH causa problemas de salud
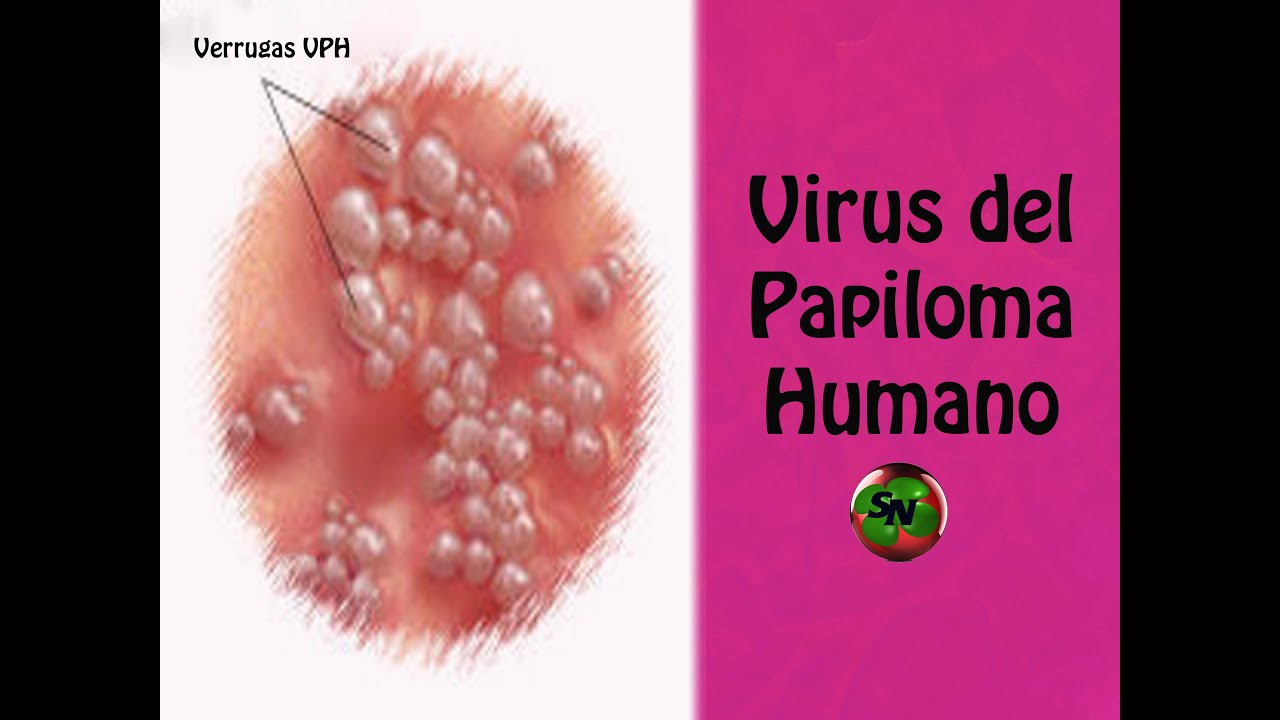
En la mayoría de los casos el VPH desaparece por sí solo y no causa ningún problema de salud. Pero cuando el VPH no desaparece, puede causar problemas de salud como verrugas genitales o cáncer.Generalmente, las verrugas genitales aparecen como pequeños bultos o grupos de bultos en la zona genital. Las verrugas genitales pueden ser pequeñas o grandes, planas o elevadas, o tener forma de coliflor. Un proveedor de atención médica puede por lo general diagnosticar las verrugas al mirar la zona genital.
El VPH causa cáncer
El VPH puede causar cáncer de cuello uterino y otros cánceres como el de vulva, vagina, pene o ano. También puede causar cáncer en la parte de atrás de la garganta, como en la base de la lengua y las amígdalas (llamado cáncer orofaríngeo).El cáncer generalmente puede tardar años en aparecer —incluso décadas— después de que una persona haya contraído el VPH. Los tipos de VPH que pueden causar verrugas genitales no son los mismos que los que pueden causar cáncer.
 No hay manera de saber quiénes con el VPH presentarán cáncer u otros problemas de salud. Es posible que las personas con sistemas inmunitarios débiles (incluidas las personas con el VIH/SIDA) tengan menor capacidad para combatir el VPH y más probabilidad de presentar problemas de salud derivados del virus.
No hay manera de saber quiénes con el VPH presentarán cáncer u otros problemas de salud. Es posible que las personas con sistemas inmunitarios débiles (incluidas las personas con el VIH/SIDA) tengan menor capacidad para combatir el VPH y más probabilidad de presentar problemas de salud derivados del virus.¿Cómo sé si tengo el HPV?
No hay una prueba para determinar si una persona tiene o no el VPH. Tampoco existe una prueba del VPH aprobada para determinar si hay VPH presente en la boca o en la garganta.Existen pruebas del VPH que se pueden usar para detectar el cáncer de cuello uterino. Estas pruebas se recomiendan solo para la detección en mujeres de 30 años o más. No se recomiendan para la detección en hombres, adolescentes o mujeres menores de 30 años.
La mayoría de las personas con el VPH no saben que están infectadas y nunca presentan síntomas o problemas de salud por el virus. Algunas personas descubren que tienen el VPH cuando presentan verrugas genitales. Las mujeres pueden enterarse de que tienen el VPH cuando obtienen un resultado anormal de la prueba de Papanicoláu (al hacerse una prueba de detección del cáncer de cuello uterino). Es posible que otras solo lo averigüen una vez que presentan problemas más graves por el VPH como cánceres.
¿Qué tan comunes son el VPH y los problemas de salud causados por este virus?
El VPH (el virus): Alrededor de 79 millones de estadounidenses están infectados actualmente por el VPH. Cerca de 14 millones de personas al año contraen la infección por primera vez. El VPH es tan común que casi todos los hombres y las mujeres sexualmente activos contraerán al menos un tipo de VPH en algún momento de su vida.Los problemas de salud relacionados con el VPH incluyen las verrugas genitales y el cáncer de cuello uterino.
Verrugas genitales: Cerca de 360 000 personas en los Estados Unidos tienen verrugas genitales cada año.
Cáncer de cuello uterino: Anualmente, más de 10 000 mujeres en los Estados Unidos contraen cáncer de cuello uterino.
Hay otras afecciones y otros cánceres causados por el VPH que ocurren en personas que viven en los Estados Unidos.
Cada año, cerca de 21 000 cánceres relacionados con el VPH podrían prevenirse con la vacuna contra este virus.
Estoy embarazada. ¿Tener el VPH afectará mi embarazo?
Si usted está embarazada y tiene el VPH, se podrían producir verrugas genitales o cambios anormales en las células de su cuello uterino. Los cambios anormales en las células se pueden detectar a través de una prueba de rutina de detección del cáncer de cuello uterino. Usted debe hacerse una prueba de rutina de detección del cáncer de cuello uterino, incluso durante el embarazo.
Tal como se menciona en el articulo de esta página: VPH: Hechos
el virus de VPH se elimina totalmente de la región genital en meses o pocos años en la mayoría de las pacientes infectadas. Sólo en pacientes infectadas por virus con capacidad cancerígena la infección persiste y ante un mal control ginecológico se puede llegar a una lesión precancerosa o cancerosa en 2 a 20 años. Las lesiones suelen clasificarse en presencia de VPH y Neoplasias intraepiteliales Cervicales de I, II y III grados (NIC I, NIC II y NIC III) Se sabe que en casos de infección reciente por VPH la eliminación es total (no detectable por pruebas de ADN viral, PCR, Hybrid Capture® II) en un 70% de las pacientes al cabo de un año y en un 91% al cabo de 2 años (CDC 2004 Report to Congress on Prevention of HPV)
La promiscuidad te expone a varios tipos de virus en cortos períodos de tiempo, es posible que te cures de un tipo y adquieras otros a lo largo del tiempo de manera que siempre vas a tener VPH en tus citologías y desgraciadamente en algunos casos, y por descuido, una lesión maligna.
Esto es algo para recordar siempre ya que existen médicos y laboratorios chirles que sin una demostración científicamente válida van a aprovecharse de la desinformación y de la angustia sin fundamento de la mayor parte de los pacientes afectados por el VPH con el propósito de obtener grandes beneficios económicos. Los pocos intentos existentes sobre terapia contra el VPH se encuentran en fase experimental y solo abarcan infecciones por VPH que han ocasionado cambios celulares premalignos del cuello uterino.


Hechos sobre el VPH y su infección
1..En la piel no relacionada con el área genital el VPH (biología de éste virus) es el agente causal de verrugas comunes, planas y "cadillos" y a nadie le parece un problema mayor ni tiene miedo de tener un cáncer de piel. El VPH genital, a pesar de ser básicamente lo mismo, tiene implicaciones personales y de pareja, especialmente en lo relacionado a la infidelidad y al estigma de una enfermedad de transmisión sexual.
El VPH se comporta como un agente de transmisión sexual que produce lesiones verrugosas en la región ano-vulvar y lesiones asintomáticas en el cuello uterino; la manifestación clínica puede ser inexistente o presentarse tardíamente de manera que no podemos establecer en que momento se adquirió la infección. Sin embargo, consideramos un período de incubación (para que las lesiones se hagan evidentes) de 2-3 semanas hasta 8 meses en el caso de la condilomatosis y hasta 2 años en el caso de la infección subclínica cervical.
La infección genital por VPH es el principal precursor de la mayor parte de los cánceres del cuello uterino y raros tipos de cáncer de la región ano-vulvar.
Este artículo describe la infección genital por VPH asociada al contacto genital íntimo, a la actividad sexual. Los casos inusuales y a veces inexplicables se discuten personalmente con la paciente para tratar de definir el origen de la infección. NO se adquiere por usar baños públicos ni piscinas...
2 .-La mayor parte de los casos de infección por VPH se ve en mujeres jóvenes y ese porcentaje decae a medida que avanza la edad y las parejas se hacen estables, sugiriendo que el virus tiene tendencia a desaparecer espontáneamente y no adquirse nuevamente si se vive en monogamia mutua
3-La infección genital por VPH es una condición de transmisión sexual, sin embargo, rara vez es una enfermedad ya que no genera alteración en el estado de salud general del individuo que la padece. El VPH genera una infección que rara vez conduce a una enfermedad: el cáncer
4.-La infección persistente podría generar cambios celulares progresivos que en el tiempo podrían conducir a un carcinoma invasor de cuello uterino: estas son las lesiones displásicas o premalignas también conocidas como NIC-1, NIC-2 y NIC-3.
5.-La infección cervical por VPH se asocia al 90% de los casos de cáncer de cuello uterino pero sólo 1-2 de cada 100 mujeres con infección persistente por VPH (en 15-20 años, OMS 2015) habrá manifestado un cáncer: el cáncer de cuello es un marcador de países subdesarrollados donde el sistema de salud no es capaz de dar a su población femenina una adecuada salud ginecológica.
6 El sólo hecho de manifestar VPH en la citología o una biopsia no implica cáncer inminente, ni siquiera que algún día ocurrirá; no hay que suicidarse ni practicarse intervenciones mutilantes (Fulguración, Radio Frecuencia, Cono Uterino, Histerectomía)
7.-El control ginecológico, la citología y la colposcopia (observación magnificada del cuello uterino) son los métodos utilizados para detectar las lesiones ocasionadas por la presencia del VPH. El PCR es el estudio moderno del ADN viral
8.-El tratamiento de las lesiones cervicales ocasionadas por el VPH se basa en la resección aislada de los focos afectados por el virus cuando estas van mas allá de la sola presencia del virus: no tratamos al virus sino a las lesiones ocasionadas por éste, las displasias o NICs
9.-Cada nueva pareja sexual aumenta 10 veces el riesgo de tener una infección por VPH, incluso con un tipo diferente de virus: hay al menos 40 tipos de virus VPH que infectan el área genital, los más cáncerígenos son los tipos 16, 18, 31, 33, 35, etc. esto explica el por que el cáncer es mas frecuente en mujeres que han tenido múltiples parejas sexuales, especialmente desde tempranas edades.
10.-Una mujer puede estar infectada por varios tipos de virus a la vez es por esto que la multiplicidad de parejas sexuales no es buen negocio en lo que a la prevención del cáncer de cuello se refiere.
11.-El cigarrillo aumenta el riesgo de que el VPH oncogénico genere lesiones precancerosas, mientras que los anticonceptivos orales dan cierta protección contra la infección o al menos no la hacen progresar
12.-Con base en la evolución natural de la infección por VPH sabemos que podemos controlar a la paciente una o dos veces al año de manera segura y evitarle tratamientos y gastos innecesarios.
13.-El virus del VPH es más pendejo de lo que parece pero la desinformación y el manejo inescrupuloso por parte de algunos médicos ha creado la sensación de que la infección por VPH implica una condición mortal para los incautos que lo padecen y tienen el infortunio de toparse con alguno de ellos.
14.- Las vacunas Cervarix (2 serotipos) y Gardasil (4 serotipos) tienen el potencial de disminuir hasta un 70% de los casos de cáncer cervical en el mundo, especialmente en paises subdesarrollados. Desgraciadamente, Venezuela, es quizá el único pais suramericano que no las tiene. Con la puesta en circulación de una nueva vacuna de 9 serotipos se disminuirá, aún más, el número de casos de cáncer. La buen noticia es que al parecer una sola dosis es tan eficaz como 3, esto ahorraria mucho tiempo y dinero.
Los diferentes virus del papiloma humano (VPH o HPV del inglés human papilomavirus) son un grupo diverso de virus ADN perteneciente a la familia de los Papillomaviridae. Como todos los virus de esta familia, los VPH sólo establecen infecciones productivas en el epitelio estratificado de la piel y mucosas de humanos, así como de una variedad de animales. Se han identificado alrededor de 200 tipos diferentes de VPH, la mayoría de los cuales no causan ningún síntoma en la mayor parte de la gente.
Algunos tipos de VPH pueden causar verrugas o condilomas, mientras otros pueden generar infecciones subclínicas, que pueden (en una minoría de casos) dar lugar a cáncer cervical, cáncer de vulva, vagina y ano en mujeres, o cáncer de ano y pene en hombres. La mayor parte de la gente infectada por VPH desconoce que lo está. Todos los VPH se transmiten por contacto piel a piel.
Los VPH son virus epiteliotropos, pues afectan epitelios, son intracelulares. Existen más de 100 tipos de virus. De los cuales más de 40 tipos afectan mucosas, incluyendo el epitelio anogenital. 2
A los VPH de acuerdo a su potencial oncogénico, se les clasifica como:
a).- VPH de bajo riesgo (BR), que producen lesiones benignas y raramente se encuentran en cánceres. Entre éstos tenemos los tipos: 6, 11, 42, 43, 44.
b).- VPH de alto riesgo (AR) llamados también oncogénicos: Tipos 16,18,31,33,35,39,45,51,52, 56,58,59,68,70,82.El poder oncogénico de estos virus se debe a que estos VPH poseen genes capaces de inactivar proteínas de la célula huésped y con ello interferir en la división normal de ésta. 7
Transmisión del VPH
En adolescentes y adultos que tienen vida sexual “El virus se introduce en la piel y mucosas sólo por contacto, no hace falta la penetración vaginal o anal”. Otras formas de transmisión en “ausencia de penetración: Contacto oral-genital, manual-genital o genital-genital”. 2En el caso de los niños con verrugas genitales, menciona García C., deben considerarse otras formas:
a).- Transplacenaria o al momento del parto, llamada transmisión vertical (en menores de 3 años).
b).-Por heteroinoculación: adulto infectado toca al niño.
c).- A través de fómites.
d).-Autoinoculación
e).- Por contacto sexual (abuso).
Lesiones que producen los VPH
Los tipos de BR se encuentran asociados a enfermedades como: Los VPH 6 y 11 se han aislado de enfermedades tales como: Papilomatosis respiratoria recurrente (PRR), en el 90% de verrugas genitales y también en algunas lesiones de bajo grado del Cérvix.De alto riesgo (AR) se hallan en cánceres de cuello uterino (CaCU), ano, vagina, vulva, orofaringe, cavidad bucal. 2
De los VPH relacionados con el CaCu, los tipos 16 y 18 son los más comunes y se pueden encontrar en el 70% de los carcinomas invasivos. El tipo 16 se encuentra en el 55% del carcinoma de células escamosas y en el 31% de los adenocarcinomas, también se haya en el 45% de lesiones de alto grado (NIC 2 ó 3) y en el 25% de lesiones de bajo grado (NIC 1). El VPH 18 se encuentra en el 12% de carcinoma de células escamosas y 38% de adenocarcinoma. Los tipos 45 y 31 se descubren en el 10%. Otros virus como el 33, 52, 58 y 35 también son causa de CaCU.
Huésped susceptible
– Cualquier hombre o mujer que tenga: relaciones sexuales sin protección, MSM, pacientes con HVI, personas con enfermedades que disminuyen su sistema inmunológico, falta de higiene.-Muy susceptibles las adolescentes mujeres, debido a su inmadurez inmunológica y a la ectopia cervicouterina que presenta más el 70% de ellas. 16
-Mujer con vida sexual activa que no se realice pruebas de tamizaje para detección de VPH.
Es bien sabido que la infección persistente por un VPH de alto riesgo, es necesaria e importante pero no suficiente para el desarrollo de lesiones precancerosas o hasta un CaCu. Otros factores que favorecen una evolución hacia un Cáncer están relacionados con el comportamiento sexual, entre los más estudiados: 16
1.- Inicio de relaciones sexuales en forma precoz (antes de los 16 años) y sin métodos anticonceptivos de barrera usados en forma adecuada y constante.
2.-Múltiples parejas (de ella o su compañero).
3- Embarazos tempranos y numerosos.
4.- Padecer o haber padecido otras ITS como herpes genital y Chlamydias.
5.- Ingesta de alcohol o drogas.
6.- Deficiencias nutricionales
7.- Uso de anticonceptivos.
8.- Situaciones que cursen con bajo estado inmunológico: Ej.: personas con VIH, uso de inmunosupresores, etc.
Influencia del medio ambiente
Dentro de los factores ambientales podríamos enumerar, aspectos:
1) Factores socio-culturales como:
a).- La falta de modelos adecuados de fidelidad en la pareja.
b).- Medios de difusión audiovisuales que promueven estilos de vida poco sanos en los jóvenes.
c).- Pobreza en la que viven muchos jóvenes que les impide una adecuado alimentación y una falta de educación.
2) Servicios de Salud:
a).-Carentes de calidad y eficiencia o localizados a distancias largas que impiden su acceso por falta de recursos económicos para ir a su búsqueda.
b).- Políticas de salud basadas en programas ineficaces e insuficientes.
Medidas preventivas
El haberse encontrado la asociación entre CaCU el VPH, trajo consigo el avance en mejores estudios para la detección del virus y en la creación de Vacunas contra éste.Anterior al descubrimiento se observaron avances en el estudio de la detección temprana del CaCU, de tal forma que las medidas de prevención secundaria eran las más importantes.
El hecho de que “en la actualidad se considera al CaCu, más que una enfermedad oncológica una enfermedad infecciosa” como mencionó. Bosch en el 2003, ha hecho que se realicen mejores medidas preventivas.
Recomendaciones para el uso de la vacuna contra el VPH
1.- La vacuna debe ser administrada antes del IRS. En EE.UU. y Canadá sugieren un rango de edad entre 9 y 17, con una tendencia a estar entre los 12 y 14 años. La Sociedad de Ginecología Infanto Juvenil de Argentina también señala la edad ideal entre 12 y 14 años y sugiere esta edad, porque: la menarca la presentan las niñas a una edad media de 12.5 años y la edad media de inicio de las relaciones sexuales es a los 15.7 años.2.- Se pueden aplicar la vacuna mujeres sexualmente activas que no tengan infección por VPH contenidas en la vacuna.
3.- Considerar al momento de la vacunación como una oportunidad para aclarar dudas en los temas de salud sexual y/o reproductiva (uso de condón, monogamia mutua, etc.). E insistir en la importancia de realizarse pruebas de tamizaje una vez que sean sexualmente activas.
5.- No aplicar la vacuna a varones pues únicamente sería eficiente si las coberturas vacunales son bajas en las niñas. (Consenso español).
6.- La vacuna en personas inmunocomprometidas (por padecimientos o tratamientos), es probable que si se usa, en ellas se observará una respuesta inmunológica baja (Consenso Español).
¿Cómo se contrae el VPH genital?
El virus del papiloma humano (VPH) genital se transmite principalmente mediante el contacto directo de piel a piel durante el sexo vaginal, oral o anal. No se propaga a través de la sangre o fluidos corporales. Las infecciones son muy comunes poco tiempo después que una persona comienza a tener relaciones sexuales con una o más parejas.
Con más frecuencia, el virus se transmite de una persona a otra durante el coito en las relaciones sexuales. Es posible que se transmita mediante el contacto genital sin coito, aunque esto no es común. Por otro lado, se ha reportado la transmisión de algunos tipos de VPH genitales mediante el contacto oral-genital y al tocar los genitales con las manos. Y puede que haya otras formas de infectarse con el VPH que aún se desconozcan. Por ejemplo, puede que se dé el contagio a través de besos profundos o al compartir juguetes sexuales.
La transmisión del virus de una madre a un bebé durante el parto es poco común, pero también puede ocurrir. Cuando ocurre, puede causar verrugas (papilomas) en las vías respiratorias (tráquea y bronquios) y los pulmones de los bebés, lo cual es referido como papilomatosis respiratoria. Estos papilomas también pueden crecer en la laringe, lo que se conoce como papilomatosis laríngea. Ambas infecciones pueden causar complicaciones de por vida.
El VPH genital no se contrae al:
Con más frecuencia, el virus se transmite de una persona a otra durante el coito en las relaciones sexuales. Es posible que se transmita mediante el contacto genital sin coito, aunque esto no es común. Por otro lado, se ha reportado la transmisión de algunos tipos de VPH genitales mediante el contacto oral-genital y al tocar los genitales con las manos. Y puede que haya otras formas de infectarse con el VPH que aún se desconozcan. Por ejemplo, puede que se dé el contagio a través de besos profundos o al compartir juguetes sexuales.
La transmisión del virus de una madre a un bebé durante el parto es poco común, pero también puede ocurrir. Cuando ocurre, puede causar verrugas (papilomas) en las vías respiratorias (tráquea y bronquios) y los pulmones de los bebés, lo cual es referido como papilomatosis respiratoria. Estos papilomas también pueden crecer en la laringe, lo que se conoce como papilomatosis laríngea. Ambas infecciones pueden causar complicaciones de por vida.
El VPH genital no se contrae al:
- · Usar inodoros
· Abrazar o al tomarse de la mano
· Nadar en la piscina (alberca) o jacuzzi
· Tener un antecedente familiar hereditario de la enfermedad
· Compartir alimentos o utensilios
· No tener cierto nivel de higiene
¿Cómo contraen los hombres el VPH?
El VPH se puede contraer al tener relaciones sexuales con una persona infectada con ese virus. Esta enfermedad se puede propagar fácilmente durante las relaciones sexuales anales o vaginales y también se puede transmitir mediante relaciones sexuales orales u otro tipo de contacto cercano con la piel durante actividades sexuales. El VPH puede transmitirse incluso cuando la persona infectada no presenta signos ni síntomas visibles.
¿El VPH me ocasionará problemas de salud?
La mayoría de las veces las infecciones por el VPH desaparecen completamente sin causar ningún problema de salud. Sin embargo, si una infección no desaparece por sí sola, es posible que se presenten síntomas del VPH meses o años después de haberse infectado. Esto hace que sea difícil saber exactamente cuándo se contrajo la infección. Las infecciones por el VPH duraderas pueden causar verrugas genitales o ciertos tipos de cáncer. No se sabe por qué algunas personas presentan problemas de salud por el VPH y otras no.
¿Cuáles son los síntomas del VPH?
La mayoría de los hombres que contraen el VPH nunca presenta síntomas y la infección por lo general desaparece completamente por sí sola. Sin embargo, si el VPH no desaparece, puede causar verrugas genitales o ciertos tipos de cáncer.Visite a su proveedor de atención médica si tiene preguntas acerca de cualquier cosa nueva o inusual, como verrugas, crecimientos, bultos o llagas en el pene, el escroto, el ano, la boca o la garganta.